Patienteninformation
Knorpelschäden natürlich regenerieren – mit körpereigenen Zellen
Knorpel ist für die reibungslose Funktion unserer Gelenke unverzichtbar – umso fataler, wenn das elastische Gewebe seine Aufgabe nicht mehr erfüllen kann. Innovative Verfahren zur biologischen Knorpelregeneration können Knorpelschäden auf natürliche Weise beheben.
Unsere Gelenke sind das A und O für unsere Beweglichkeit. Speziell das Kniegelenk leistet täglich Schwerstarbeit – und gehört zu den wichtigsten Grundpfeilern unserer Mobilität. Effektiv und beschwerdefrei kann das Multitalent unter den Gelenken nur dank des Knorpels zwischen den Gelenkflächen funktionieren. Wird dieser unverzichtbare Knorpel im Knie oder einem anderen Gelenk beschädigt, kann das nicht nur schmerzhaft sein, es vermindert auch unsere Lebensqualität erheblich.
Innovative Produkte unterstützen Sie bei der natürlichen Knorpelregeneration
Verfahren zur biologischen Rekonstruktion des Knorpels, wie die matrixassoziierte Autologe Chondrozyten-Transplantation (MACT), nutzen Ihre körpereigenen Zellen, um den defekten Knorpel zu regenerieren. Hierfür entwickeln wir intelligente Biomaterialien, aus denen mithilfe Ihrer Knorpelzellen ein individuelles Zelltransplantat gefertigt und anschließend in den Defekt transplantiert wird.
Wie genau das funktioniert? Auf dieser Seite zeigen wir Ihnen Schritt für Schritt die Therapie mit der autologen Knorpelzelltransplantation. Bevor wir Ihnen diese Behandlung im Detail erläutern, gehen wir noch einen kleinen Schritt zurück: Was genau ist eigentlich Knorpel, worin besteht seine Aufgabe und wie kommt es zu Knorpelschäden?
Hält die Gelenke am Laufen: Hyaliner Knorpel
Unsere Gelenke verbinden bestimmte Knochen beweglich miteinander. Da die Knochen aber eine feine, sehr schmerzempfindliche Knochenhaut besitzen, haben wir im beweglichen Gelenk eine Art Stoßdämpfer: Den Knorpel. Die Knochenendflächen sind mit einer Knorpelschicht überzogen, die schmerzfreie und – im Wortsinn – reibungslose Bewegungen ermöglicht. Dieser sogenannte hyaline Knorpel besitzt außergewöhnliche biomechanische Eigenschaften, um Stöße zu dämpfen. Sein stark druckfestes und elastisches Gewebe besteht zu 80% aus Wasser und nur zu 3% seines Volumens aus Knorpelzellen.
Die Knorpelzellen, auch als Chondrozyten bezeichnet, bilden Kollagenfasern, die sich miteinander vernetzen. Zwischen den Kollagenfasern des Knorpels kann durch seine Proteoglykane viel Wasser gebunden werden, um Elastizität zu ermöglichen und vor Druckbelastung zu schützen. Dadurch erhält dieses bemerkenswerte Gewebe seine einzigartigen, biomechanischen Eigenschaften. Unter dem Mikroskop betrachtet ist der Knorpel eine Art dreidimensionales Konstrukt aus Eiweißen und Kohlenhydraten, darunter Kollagen, Aggrekan und Hyaluronsäure.
Was sind Gründe für Knorpelschäden?
Mit einem Schaden am Knorpelgewebe sind Sie nicht allein: Weltweit sind jährlich ca. 6 Millionen Menschen betroffen und allein in Deutschland werden pro Jahr rund 30.000 Knorpel-Behandlungen durchgeführt. Deshalb haben wir uns darauf spezialisiert, innovative Produkte zu entwickeln, die Ihnen eine natürliche und schonende Knorpelregeneration ermöglichen.
Ursachen für Knorpeldefekte sind meist kurze, intensive Fehlbelastungen, z.B. Verdrehungen des Kniegelenks. Auch die Knochenkrankheit Osteochondrosis dissecans kann zu einer Schädigung des schützenden Knorpelüberzuges führen. Arthrose entsteht häufig als Folge von Knorpeldefekten oder durch Schädigung anderer Gelenkstrukturen (wie z.B. des Meniskus), wenn diese nicht, falsch oder zu spät behandelt werden.
| Hinweis: Die auf dieser Seite beschriebenen Behandlungsmethoden zur biologischen Knorpelregeneration können bei fortgeschrittenen Arthrosen nicht mehr genutzt werden. |
|---|
Warum kann der Knorpel sich nicht selbst regenerieren?
Im Gegensatz zur ausgeprägten Regenerationskraft unserer Haut, die bei kleineren Verletzungen innerhalb weniger Tage oder Wochen wieder von selbst heilt, besitzt der Gelenkknorpel nur ein begrenztes Selbstheilungsvermögen. Das liegt hauptsächlich daran, dass der Knorpel nicht durch Blutgefäße versorgt wird, wie das bei unserer Haut der Fall ist. So ist der Knorpel bei Defekten langfristig auf Unterstützung von außen angewiesen.
Zwar entsteht bei Knorpelschäden teilweise ein Reparaturgewebe – das dient allerdings nur als Notlösung und ist kein dauerhafter Ersatz, da es den Belastungen auf Dauer nicht standhalten kann. Die reibungsarme Oberfläche und die einzigartigen Fähigkeiten der Stoß- und Druckaufnahme des gesunden hyalinen Gelenkknorpels fehlen.
Welche Verfahren zur Behandlung von Knorpelschäden gibt es?
Diagnose und Therapie von Knorpeldefekten
Besteht der Verdacht auf einen Knorpeldefekt, kann Ihr behandelnder Arzt mithilfe bildgebender Verfahren, wie z.B. mittels MRT, eine sichere Diagnose stellen – auch um das genaue Ausmaß des Schadens festzustellen. Generell ist bei Knorpelschäden Vorsicht besser als Nachsicht, denn das Risiko einer Arthrose steigt klinischen Studien zufolge mit zunehmender Größe eines Defektes erheblich an, wenn der Knorpelschaden nicht rechtzeitig oder falsch versorgt wird.
Konservative (nicht-operative) Therapieformen, wie gezielte krankengymnastische Maßnahmen, Schmerzmittelgabe oder medikamentöse Behandlungen, z. B. mit Hyaluronsäure, können Schmerzen erstmal vorübergehend lindern und Ihnen im Alltag wieder ein Stück Lebensqualität zurückgeben.
Da Knorpel sich aber selbst nicht regenerieren kann, muss ein Knorpelschaden am Knie früher oder später meist operativ therapiert werden. Hierfür stehen heute mehrere Verfahren zur Verfügung – welches davon im individuellen Fall das passende ist, bespricht Ihr behandelnder Arzt mit Ihnen.
Mikrofrakturierung
Eine Mikrofrakturierung kommt bei kleinen Knorpelschäden bis 2 cm2 in Frage. Der unter dem Knorpeldefekt liegende Knochen wird mit speziellen Bohrern oder Meißeln eröffnet, damit Blut aus dem Knochenmark in den Defektbereich gelangen und dort gerinnen kann. Hierdurch wird die Bildung von Ersatzgewebe angeregt, das in der Regel jedoch aus Faserknorpel besteht und nicht die gleichen druckelastischen Eigenschaften wie gesunder hyaliner Knorpel aufweist.
Matrixaugmentierte Knochenmarkstimulation
Dieses Verfahren beschreibt eine Mikrofrakturierung, bei der der Defekt zusätzlich mit einem Biomaterial, meist in Form einer Kollagenmatrix abgedeckt wird. So wird das aus dem Knochen kommende Blut besser im Defekt gehalten und die Gefahr einer Abscherung des Blutkoagels (Ablösung der gallertartigen Blutblase, die sich im Defektbereich gebildet hat) ist reduziert. Allerdings entsteht dabei, ähnlich wie bei der Mikrofrakturierung ohne Biomaterial, meist auch nur Faserknorpel.
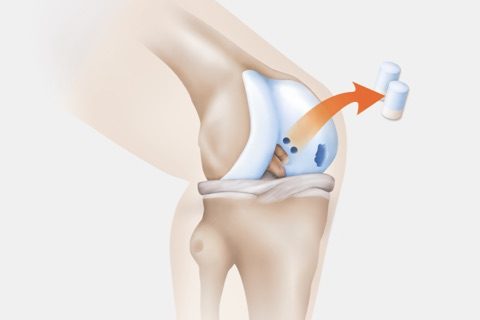
Autologe Osteochondrale Transplantation
Diese Methode kann eingesetzt werden, wenn nicht nur der Knorpel, sondern auch der darunterliegende Knochen verletzt ist. Aus einem gesunden, weniger belasteten Gelenkareal werden Knorpel-Knochen-Stanzzylinder entnommen und in den Defektbereich eingesetzt. Die auch als Mosaikplastik bezeichnete Methode kommt für kleinere Knorpelschäden in Frage. Bei Defekten über 2 cm2 wird sie in der Regel nicht mehr empfohlen, da nach Verwendung mehrerer Stanzzylinder eine inkongruente (nicht mehr übereinstimmende) Oberfläche im behandelten Defektareal entsteht, wodurch das resultierende Arthroserisiko erheblich zunimmt.
Autologe Chondrozyten Transplantation – ACT
Moderne Transplantationsverfahren, wie die autologe Chondrozytentransplantation (ACT), bieten die Möglichkeit Knorpelschäden mit Ihren körpereigenen Knorpelzellen zu regenerien – minimalinvasiv, gelenkerhaltend und mit vielen weiteren Vorteilen für Sie als Patient.
Was ist das MACT-Verfahren?
Was sind die Vorteile körpereigener Knorpelzelltransplantation?
Die Transplantation eigener Knorpelzellen zur Behandlung von Knorpelschäden hat sich bereits seit über 20 Jahren bewährt. Mittlerweile können wir mit unseren Produkten für das ACT-Verfahren Erfolgsraten von über 90% erreichen. Die ACT ist vor allem bei größeren Defekten und nach längeren Verlaufszeiten den oben bereits beschriebenen Methoden laut Studien signifikant überlegen. Bei geeigneter Indikation wird sie deshalb von verschiedenen Fachgesellschaften [1] für Defekte ab 2-3 cm2 als zu bevorzugendes Behandlungsverfahren empfohlen.
Die neue Generation der ACT verwendet für die Transplantation der Knorpelzellen ein Trägermaterial (Matrix), das schnell, einfach und gewebeschonend transplantiert werden kann und wird als matrixassoziierte ACT (MACT) bezeichnet,
Bei der matrixassoziierten autologen Knorpelzelltransplantation (MACT) werden Ihre körpereigenen Knorpelzellen dazu genutzt, eine Art natürlichen Heilungsprozess von innen heraus einzuleiten. Durch arthroskopische und minimal invasive Operationstechniken werden dabei Ihre Muskeln und Weichteile geschont und so eine schnelle Rehabilitation gewährleistet. Weitere, vielversprechende Vorteile sind:
- Die Möglichkeit, auch größere Knorpeldefekte biologisch zu rekonstruieren, ohne das Risiko entstehender Schaden an der Spenderstelle, da nur eine sehr geringe Menge an Knorpelgewebe entnommen wird,
- zahlreiche Studien belegen die guten Langzeitergebnisse dieser Methode.
Wie läuft die matrixgestützte ACT ab?
Das MACT-Verfahren besteht im Wesentlichen aus drei Schritten: der Gewebeentnahme, der Herstellung und Qualitätsprüfung Ihres individuellen Zelltransplantats und seinem anschließenden Einbringen in den Defektbereich. Beim ersten und letzten Schritt ist jeweils eine minimalinvasive Operation notwendig.
Ablauf MACT-Verfahren
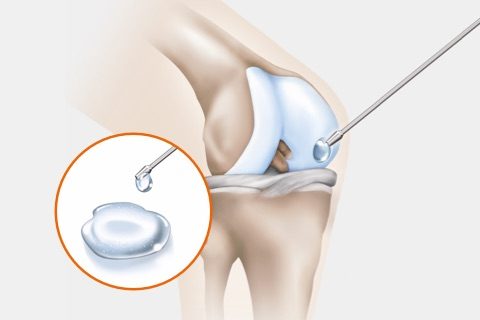
Schritt 1: Entnahme von Knorpelgewebe
- Während einer Arthroskopie entnimmt der Operateur kleine Stücke von gesundem Knorpelgewebe aus einem nicht belasteten Bereich des Gelenkes.
- Das entnommene Gewebe wird anschließend in unseren Herstellungsbereich gesendet.
Schritt 2: Herstellung des Knorpelzelltransplantats
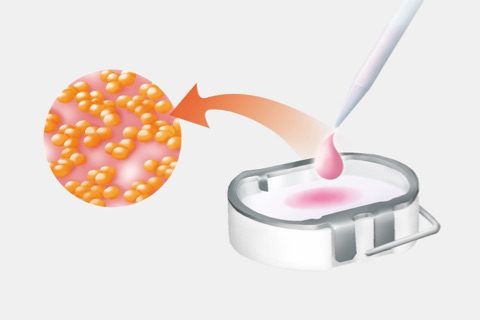
- Die Knorpelzellen werden aus dem Gewebe isoliert und in unserem Herstellungsbereich vermehrt.
- Anschließend werden die gezüchteten Knorpelzellen in eine Transplantationsmatrix eingebracht, z. B. ein Hydrogel, dass durch seine Eigenschaften die Knorpelregeneration unterstützt. Das fertige und qualitätsgeprüfte Zelltransplantat wird sicher und steril verpackt an den Operateur zurückgeschickt.
- Die Herstellung Ihres personalisierten Zelltransplantats ist etwa 3 Wochen nach der Gewebeentnahme abgeschlossen.
Matrixassoziierte Knorpelzelltransplantation
Unsere speziell entwickelten und innovativen Biomaterialien für das MACT-Verfahren ermöglichen zwei Wege, die körpereigenen Knorpelzellen mit einem Kollagenträger oder einem Hydrogel zu transplantieren.
Bei Ersterem kommt eine dreidimensionale Kollagenmatrix zum Einsatz. In diese Matrix werden die gezüchteten Knorpelzellen eingebracht und das Transplantat entsprechend der Defektform des Knorpelschadens zugeschnitten.
Bei der anderen matrixassoziierten ACT Variante werden die gezüchteten Zellen in ein Hydrogel eingebracht und anschließend in den Defektbereich injiziert. Das Gel wird nach kurzer Zeit fest, so dass die Knorpelzellen im Defekt fixiert werden.
Wann wird die MACT eingesetzt?
Die Knorpelzelltransplantation eignet sich generell zur operativen biologischen Rekonstruktion vollschichtiger Knorpelschäden des Kniegelenks. Neben der Größe des Defektes und der Knorpelbeschaffenheit spielen weitere, individuelle Faktoren eine wesentliche Rolle. Welche Therapie bei einem Knorpeldefekt am Kniegelenk die passende ist, wird u.a. auch durch das biologische Alter, den Lebensstil und das Körpergewicht mitbestimmt.
Unter welchen Voraussetzungen das MACT-Verfahren bei Ihnen durchgeführt werden kann, entscheidet Ihr zuständiger Spezialist nach eingehenden Untersuchungen. Den Einfluss der jeweiligen individuellen Faktoren zu bewerten, liegt im Ermessen des behandelnden Orthopäden.
Sie interessieren sich für eine Knorpelzelltransplantation?
| Weitere Informationen und Details zur Behandlung erhalten Sie bei Ihrem zuständigen Knorpelspezialisten. Bitte besprechen Sie mit Ihrem Arzt, ob eine Therapie mit dem MACT-Verfahren für Sie in Frage kommt. |
|---|
Kostenerstattung
Welche Kosten werden bei einer MACT durch die Krankenkasse erstattet?
Die Kosten für die matrixassoziierte autologe Knorpelzelltransplantation zur biologischen Knorpelregeneration werden grundsätzlich von den Krankenkassen erstattet. Beim stationär durchgeführten ACT-Verfahren erfolgt die Vergütung im Rahmen des DRG-Systems. Die beiden notwendigen, mininalinavisen Operationen – die Arthroskopie zur Entnahme von Knorpelgewebe und die Transplanation Ihres personalisierten Knorpelzelltransplantats – können als zweizeitiges Verfahren abgerechnet werden. Zusätzlich ist für die MACT ein bewertetes Zusatzentgelt festgesetzt.
Weitere Informationen zur Kostenerstattung im Rahmen des matrixgestützten ACT-Verfahrens erhalten Sie bei Ihrer Krankenkasse.
Nachbehandlung
Was müssen Sie nach der Behandlung mit dem MACT-Verfahren beachten?
Die postoperative Nachbehandlung nach der Knorpelzelltransplantation ist vor allem von der anatomischen Lage des Knorpeldefekts im Kniegelenk abhängig. Der Knorpel muss an dieser Stelle erst vollständig ausheilen, um seine Aufgabe als Stoßdämpfer für das Gelenk wieder optimal ausüben zu können. Dabei ist eine schrittweise muskuläre Stabilisierung des Gelenkes extrem wichtig und kann längere Zeit in Anspruch nehmen.
Da jeder anders auf einen operativen Eingriff reagiert, kann das Nachbehandlungsprogramm von Patient zu Patient abweichen. Bettruhe in den ersten Tagen nach der Operation, generelle Entlastung des Kniegelenks durch Gehstützen und begleitende physiotherapeutische Therapie in den nächsten Wochen bilden den groben, allgemeinen Rahmen der Nachbehandlung. Ihr Arzt wird für Sie im Anschluss an die Operation die individuell passenden Maßnahmen ausarbeiten.
Nachuntersuchungen
Für einen langfristigen Erfolg der Knorpelregeneration sind in regelmäßigen Abständen Nachkontrollen sinnvoll. Neben der klinischen Nachuntersuchung wird in Anlehnung an die ärztlichen Fachgesellschaften die Durchführung einer MRT-Untersuchung 3 und 12 Monate nach der Transplantation empfohlen.
| Glossar | Erläuterung | Abkürzung |
| ACT | Die autologe Chondrozyten-Transplantation wird auch als autologe Chondrozyten-Implantation oder autologe Knorpelzelltransplantation bezeichnet. Dieses Verfahren wird zur Behandlung von Knorpelschäden angewendet. Es werden körpereigene Knorpelzellen entnommen, in einer Nährlösung vermehrt und in den Knorpeldefekt des Patienten eingebracht, um die Beschwerden des Knorpelschadens zu reduzieren und dem Entstehen einer Arthrose vorbeugend entgegenzuwirken. | ACT ACI |
| matrixassoziierte ACT | Auch geläufig unter dem Begriff: matrixgekoppelte; matrixgestützte oder matrixinduzierte autologe Chondrozyten-Transplantation (MACT). In dem MACT-Verfahren werden die gezüchteten autologen Knorpelzellen mit Hilfe eines Trägermaterials, wie bspw. mit einer Kollagenmatrix oder einem Hydrogel in den Bereich des defekten Knorpels transplantiert. | MACT M-ACT ACT-M |
| autolog | körpereigen | |
| Chondrozyten | Knorpelzellen | |
| in-situ | Verbleiben (der transplantierten Zellen) an der gewünschten Position im Körper |
[1] Niemeyer P, Albrecht D, Andereya S, Angele P, et al. Autologous chondrocyte implantation (ACI) for cartilage defects of the knee: A guideline by the working group "Clinical Tissue Regeneration" of the German Society of Orthopaedics and Trauma (DGOU), The Knee, Review 23,426-435(2016) https://doi.org/10.1016/j.knee.2016.02.001